"ผ่าตัดหลังไปแล้ว ทำไมกลับมาปวดอีก? หรือเหล็กข้างในจะมีปัญหา?"
ผ่าตัดหลังไปแล้ว ทำไมกลับมาปวดอีก? หรือเหล็กข้างในจะมีปัญหา?"
เสียงถอนหายใจยาวเหยียดดังออกมาจาก "คุณยายอำนวย" (นามสมมติ) หญิงชราวัย 70 ปี ที่นั่งอยู่บนรถเข็น โดยมีลูกสาววัยกลางคนยืนจับไหล่แม่ด้วยความเป็นห่วง สีหน้าของคุณยายดูอิดโรยและแฝงไปด้วยความท้อแท้
คุณยายอำนวยเล่าให้หมอฟังด้วยน้ำเสียงสั่นเครือว่า "หมอคะ ยายเคยผ่าตัดหลังใส่เหล็กมาแล้วตั้ง 2 ครั้ง ครั้งล่าสุดก็เมื่อ 13 ปีก่อน ตอนนั้นหมอเขาก็ทำดีนะ ยายหายเจ็บ เดินปร๋อไปเที่ยววัดได้เป็นสิบปีเลย แต่นี่อยู่ๆ เมื่อ 2 เดือนก่อน มันกลับมาปวดอีกแล้ว ปวดตรงเอว แล้วก็ร้าวลงขาขวา ชาจนเหมือนไม่ใช่ขาตัวเอง ยายกลัว... กลัวเหล็กมันหัก กลัวต้องผ่าตัดใหม่ ยายไม่อยากเจ็บตัวแล้ว"
ลูกสาวเสริมว่า "แม่กังวลมากค่ะ แกคิดไปต่างๆ นานา ว่าหมอคนเดิมทำไม่ดีหรือเปล่า หรือเหล็กข้างในมันหมดอายุแล้ว"
หมอนั่งฟังอย่างตั้งใจและเข้าใจความรู้สึกของคุณยายดีครับ คนที่เคยผ่านมีดหมอมาถึง 2 ครั้ง ย่อมมีความทรงจำเกี่ยวกับความเจ็บปวดและการพักฟื้นที่ยาวนาน พออาการเดิมๆ (หรือคล้ายเดิม) กลับมาเยือน ย่อมเกิดความเครียดเป็นธรรมดา
วันนี้หมอเก่งจะพามาไขข้อข้องใจครับว่า ทำไมคนที่เคยผ่าตัดดามเหล็กไปเป็นสิบปี ถึงกลับมาปวดได้อีก มันคือ "ความผิดพลาด" หรือเป็น "ธรรมชาติ" ของร่างกายกันแน่ และเราจะมีทางออกสำหรับเรื่องนี้อย่างไรโดยไม่ต้องเจ็บตัวฟรี
ความเข้าใจผิด: ผ่าตัดแล้วต้องหายขาดตลอดไป?
ก่อนอื่น หมออยากให้กำลังใจและปรับความเข้าใจกันใหม่ก่อนครับ การผ่าตัดกระดูกสันหลังใส่เหล็ก (Spinal Fusion) เมื่อ 13 ปีก่อนของคุณยาย เปรียบเสมือนการที่เรา "ซ่อมบ้าน" ครับ
ตอนนั้นเสาบ้าน (กระดูก) มันโยก มันทรุด หมอก็เข้าไปดามเหล็ก เทปูน (เชื่อมกระดูก) ให้มันแข็งแรง ช่วงที่ผ่านมาบ้านก็แข็งแรงดี ใช้งานได้ปกติ
แต่... ร่างกายคนเราไม่ใช่หุ่นยนต์ครับ มันมีการใช้งาน มีความเสื่อมตามกาลเวลา บ้านที่ซ่อมเสร็จแล้ว ผ่านไป 10-20 ปี ส่วนอื่นๆ ที่เรา ไม่ได้ซ่อม ในตอนนั้น มันก็ย่อมเสื่อมสภาพไปตามอายุขัยได้
ดังนั้น อาการปวดรอบนี้ ไม่ได้แปลว่าการผ่าตัดครั้งเก่าล้มเหลว เสมอไปครับ แต่มักจะเกิดจาก "โจทย์ใหม่" ที่มาพร้อมกับกาลเวลา
ทำไมถึงกลับมาปวด? รู้จักโรค "เพื่อนบ้านรับกรรม" (Adjacent Segment Disease)
นี่คือสาเหตุยอดฮิตอันดับ 1 ของคนที่เคยผ่าตัดเชื่อมข้อกระดูกสันหลังมานานๆ ครับ
ลองจินตนาการถึง "โซ่" นะครับ กระดูกสันหลังเราเหมือนโซ่หลายๆ ข้อต่อกัน มันมีความยืดหยุ่น ขยับได้ทุกข้อ
เมื่อเราผ่าตัด "เชื่อมข้อ" ใส่เหล็กเข้าไป (สมมติว่าเชื่อมข้อที่ 3 กับ 4) ข้อตรงนั้นจะแข็งโป๊ก ขยับไม่ได้เหมือนเดิม เพื่อให้กระดูกสมานกัน
ทีนี้ เวลาคุณยายก้มตัว เอี้ยวตัว หรือเดิน ข้อที่ถูกเชื่อมมันไม่ขยับแล้ว ภาระหนักทั้งหมดจึงตกไปอยู่ที่ "ข้อข้างเคียง" (ข้อที่อยู่เหนือ หรืออยู่ใต้รอยต่อของเหล็ก)
เจ้าข้อข้างเคียงนี้ (เพื่อนบ้าน) ต้องทำงานหนักขึ้นเป็น 2 เท่า ต้องขยับเยอะขึ้น รับแรงกระแทกแทนเพื่อนที่ถูกยึดไว้ ผ่านไป 10 ปี 13 ปี เพื่อนบ้านผู้น่าสงสารนี้ก็เลย "พัง" หรือ "เสื่อม" เร็วกว่าปกตินั่นเองครับ
ภาษาหมอเราเรียกว่า Adjacent Segment Disease หรือโรคข้อต่อข้างเคียงเสื่อม ซึ่งมักจะทำให้เกิด:
หมอนรองกระดูกข้อข้างเคียงทรุดตัว
กระดูกงอก หรือหินปูนเกาะทับเส้นประสาทในระดับใหม่
โพรงประสาทตีบแคบ ทำให้ปวดร้าวลงขา
สาเหตุอื่นๆ ที่เป็นไปได้ในวัย 70 ปี
นอกจากเรื่องข้อข้างเคียงเสื่อมแล้ว ยังมีปัจจัยอื่นที่หมอต้องนึกถึงเสมอในคนไข้วัยนี้ครับ
- กระดูกพรุน (Osteoporosis): หญิงวัย 70 ปี ส่วนใหญ่กระดูกจะบางลง ถ้ากระดูกบางมาก สกรู (น็อต) ที่เคยยึดแน่นกับกระดูกเมื่อ 13 ปีก่อน อาจจะเริ่ม "หลวม" หรือถอนตัวออกมาได้ เหมือนเราขันน็อตใส่ไม้ผุๆ นานวันเข้ามันก็คลอนครับ ทำให้เกิดอาการปวดหลังรุนแรงเวลาขยับตัว
- พังผืดทับเส้นประสาท (Epidural Fibrosis): แผลเป็นจากการผ่าตัดครั้งเก่า อาจจะค่อยๆ ก่อตัวหนาขึ้นจนไปรัดเส้นประสาท แต่มักจะเกิดในช่วง 1-2 ปีแรกมากกว่า 13 ปีครับ
- กล้ามเนื้อหลังลีบฝ่อ: พออายุเยอะ เราขยับน้อยลง กล้ามเนื้อหลังที่เคยช่วยพยุงเหล็กก็ลีบลง ทำให้กระดูกสันหลังต้องรับน้ำหนักเต็มๆ
ขั้นตอนการตรวจ: ต้องละเอียดกว่าคนทั่วไป
สำหรับเคสของคุณยาย การตรวจร่างกายธรรมดาอาจไม่เพียงพอครับ หมอต้องส่งตรวจทางรังสีเพิ่มเติมเพื่อเช็กสภาพ "ภายใน"
เอกซเรย์ (X-ray): หมอจะดูแนวกระดูกสันหลัง ดูว่าเหล็กที่ใส่ไว้ยังอยู่ดีไหม มีน็อตตัวไหนหัก หรือมีการเคลื่อนตัวของกระดูกข้อข้างเคียงหรือไม่ นอกจากนี้หมอจะให้ก้มและเงยหลัง (Dynamic X-ray) เพื่อดูความมั่นคงของข้อต่อด้วยครับ
เอ็มอาร์ไอ (MRI): อันนี้สำคัญมาก เพื่อดู "เส้นประสาท" และ "เนื้อเยื่อ" ว่าจุดที่ปวดร้าวลงขาขวานั้น เกิดจากอะไรกดทับกันแน่ เป็นพังผืดเก่า หรือเป็นหมอนรองกระดูกข้อใหม่ที่ปลิ้นออกมาทับ
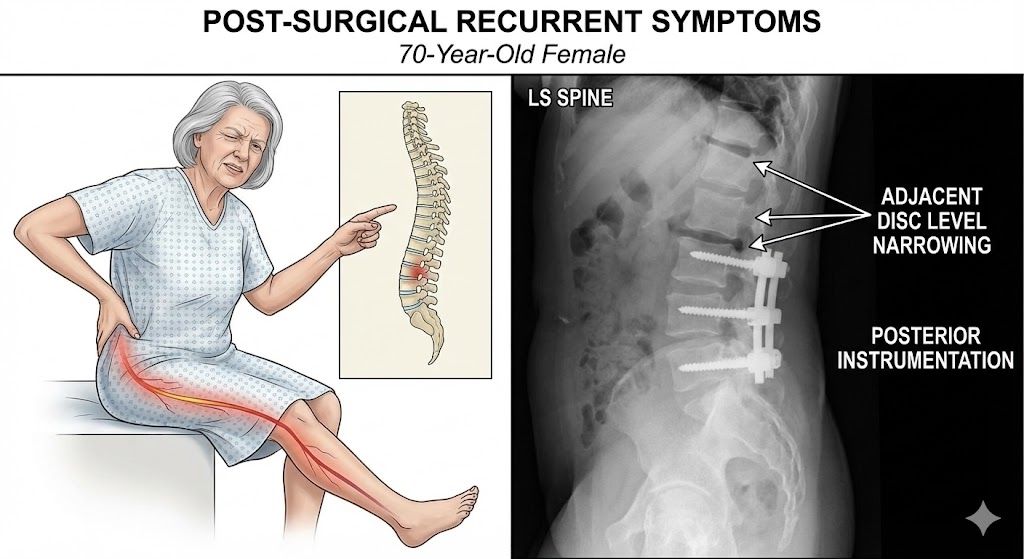
ผลตรวจของคุณยายอำนวย (สมมติจากเคสจริงที่พบบ่อย):
เอกซเรย์พบว่าเหล็กชุดเดิมยังอยู่ดี ไม่หัก ไม่หลวม แต่ข้อกระดูก เหนือ เหล็กที่ดามไว้ มีความเสื่อมรุนแรง ช่องว่างระหว่างกระดูกแคบลง และ MRI ยืนยันว่ามีหินปูนและหมอนรองกระดูกที่ข้อระดับ L2-L3 (เหนือจุดที่ผ่าเดิม) ไปกดทับเส้นประสาทข้างขวา
สรุปคือ: ไม่ใช่เหล็กพัง แต่เป็น "โรคข้อข้างเคียงเสื่อม" จริงๆ ครับ
แนวทางการรักษา: จำเป็นต้องผ่าครั้งที่ 3 ไหม?
หมอเข้าใจดีว่า คุณยายและลูกสาวไม่อยากผ่าตัดอีก และในทางการแพทย์ การผ่าตัดแก้ไข (Revision Spine Surgery) ครั้งที่ 3 เป็นเรื่องใหญ่และซับซ้อนกว่าครั้งแรกมาก เพราะมีพังผืดเดิม มีเหล็กเดิมขวางอยู่ และคุณภาพกระดูกก็ไม่เหมือนเดิม
ดังนั้น "การผ่าตัดไม่ใช่ทางเลือกแรก" ครับ เราจะพยายามรักษาแบบประคับประคองให้ถึงที่สุดก่อน
1. การรักษาด้วยยา (Medication)
ในวัย 70 ปี การใช้ยาต้องระวังมากครับ โดยเฉพาะยาแก้ปวดกลุ่ม NSAIDs ที่อาจกัดกระเพาะหรือทำให้ไตวายได้ หมอจะเลือกใช้ยาแก้ปวดเส้นประสาท (Gabapentin หรือ Pregabalin) เพื่อลดอาการไฟช็อตที่ขา และยาพาราเซตามอล หรือยาแก้ปวดกลุ่มที่ไม่ใช่สเตียรอยด์แบบปลอดภัยต่อไต (ถ้าจำเป็นและใช้ระยะสั้น)
2. การทำกายภาพบำบัด (Physical Therapy)
เน้นการลดปวดด้วยเครื่องมือ เช่น อัลตราซาวด์ หรือเลเซอร์ และที่สำคัญคือการ "ดัดดึงหลัง" (Traction) อาจจะทำได้ยากในคนที่มีเหล็ก ดังนั้นนักกายภาพจะใช้วิธี Manual Therapy หรือการขยับข้อต่อด้วยมือ และสอนท่าบริหารกล้ามเนื้อแกนกลางลำตัว (Core Stabilization) แบบเบาๆ เพื่อให้กล้ามเนื้อมาช่วยพยุงหลังแทนกระดูกที่เสื่อม
3. การฉีดยาโพรงประสาท (Epidural Steroid Injection)
ถ้ากินยาและกายภาพแล้ว อาการปวดร้าวลงขายังรบกวนชีวิตประจำวันมาก วิธีนี้เป็นทางเลือกที่ดีมากครับ คือการฉีดยาลดอักเสบเข้าไปที่จุดกดทับโดยตรง (ข้อ L2-L3 ที่มีปัญหา) ภายใต้เครื่องเอกซเรย์นำวิถี
- ข้อดี: ไม่ต้องดมยาสลบ ไม่ต้องผ่าตัด พักฟื้นสั้น
- ผลลัพธ์: ช่วยลดอาการปวดร้าวลงขาได้ดีในคนไข้หลายราย ทำให้คุณยายกลับมาเดินได้โดยไม่ต้องผ่าตัดใหญ่
4. การรักษากระดูกพรุน (Osteoporosis Treatment)
อันนี้หมอขอเน้นย้ำเลยครับ ถ้าตรวจพบว่ากระดูกบาง ต้องรีบกินยาเสริมสร้างกระดูกและแคลเซียม เพื่อให้ฐานกระดูกแข็งแรง ไม่ให้เหล็กเดิมเกิดการถอนตัวในอนาคต
ถ้าที่สุดแล้ว... ต้องผ่าตัดจริงๆ?
ถ้าทำทุกวิถีทางแล้วผ่านไป 3-6 เดือน อาการยังไม่ดีขึ้น ขาเริ่มอ่อนแรง หรือควบคุมการขับถ่ายไม่ได้ เราถึงจะคุยเรื่องการผ่าตัดครับ
ในปัจจุบัน เทคโนโลยีดีขึ้นมาก เราอาจจะไม่จำเป็นต้องรื้อเหล็กเก่าทั้งหมด แต่อาจจะใช้การ "ต่อเหล็ก" ขึ้นไปอีก 1 ข้อ หรือทำการผ่าตัดแบบแผลเล็ก (MIS) เพื่อไปจัดการเฉพาะจุดที่กดทับ โดยพยายามกระทบกระเทือนเนื้อเยื่อให้น้อยที่สุด เพื่อให้คุณยายฟื้นตัวได้ไว
พยากรณ์โรค: จะกลับมาเดินได้เหมือนเดิมไหม?
สำหรับกรณีข้อข้างเคียงเสื่อม หากได้รับการวินิจฉัยถูกต้องและรักษาตรงจุด ส่วนใหญ่คนไข้จะกลับมาใช้ชีวิตได้ใกล้เคียงปกติครับ อาการปวดร้าวลงขาจะหายไป แต่ความยืดหยุ่นของหลังอาจจะลดลงบ้างตามอายุและแนวเหล็กที่ดามไว้
สิ่งที่หมออยากฝากลูกหลานที่ดูแลคุณยายคือ:
- ปรับสภาพบ้าน: ไม่ให้คุณยายต้องก้มๆ เงยๆ หรือปีนป่าย
- ระวังการล้ม: เพราะถ้าล้มในขณะที่มีเหล็กอยู่ กระดูกอาจจะหักรุนแรงกว่าคนทั่วไป
- ควบคุมน้ำหนัก: อย่าให้คุณยายน้ำหนักตัวเพิ่ม เพราะหลังจะรับภาระหนัก
สรุป
อาการปวดหลังครั้งใหม่ในคนที่เคยผ่าตัดใส่เหล็กมาแล้ว ไม่ใช่เรื่องน่าตกใจจนทำอะไรไม่ถูก และไม่ได้แปลว่าการผ่าตัดครั้งก่อนล้มเหลวเสมอไปครับ
มันคือความเปลี่ยนแปลงตามธรรมชาติของร่างกาย (และข้อข้างเคียง) ที่ต้องรับภาระมานานถึง 13 ปี การรักษาเราเริ่มจากเบาไปหาหนักเสมอ ไม่ต้องกลัวว่าจะโดนจับผ่าตัดทันที
ขอให้พาคุณยายมาตรวจหาสาเหตุที่แท้จริง เอ็กซเรย์ให้เห็นชัดๆ ว่าเกิดจากอะไร แล้วเรามาร่วมกันวางแผนการรักษาที่ดีที่สุด เพื่อให้คุณยายกลับมายิ้มและเดินได้อีกครั้งครับ
บทความนี้ให้ข้อมูลทั่วไป หากอาการไม่ดีขึ้นควรปรึกษาแพทย์
สามารถปรึกษาปัญหากระดูกและข้อ หรืออาการปวด ได้ที่
ผศ.นพ.ธนินนิตย์ ลีรพันธ์ (หมอเก่ง)
ผู้เชี่ยวชาญโรคกระดูกและข้อ จังหวัดเชียงใหม่
สอบถามปัญหาโรคกระดูกและข้อ ปวดหลัง ปวดคอ ปวดเข่า ปวดไหล่ กระดูกพรุน ได้ครับ
📱 Line ID: @doctorkeng โทร 081-5303666
#ผ่าตัดหลังแล้วปวดอีก #ใส่เหล็กดามหลัง #กระดูกสันหลังเสื่อม #AdjacentSegmentDisease #ปวดหลังร้าวลงขา #หมอเก่งกระดูกและข้อ #ผู้สูงอายุปวดหลัง #กระดูกพรุน #คลินิกกระดูกเชียงใหม่ #ทับเส้นประสาท
References
Ravindra VM, Senglaub SS, Rattani A, et al. Degenerative Lumbar Spine Disease: Estimating Global Incidence and Worldwide Volume. Global Spine J. 2018;8(8):784-794.
Virk SS, Niedermeier S, Yu E, Khan SN. Adjacent segment disease. Orthopedics. 2014;37(8):547-555.
Yoshihara H. Rods in spinal surgery: a review of the literature. Spine J. 2013;13(10):1350-1358.
Daniell JR, Osti OL. Failed Back Surgery Syndrome: A Review Article. Asian Spine J. 2018;12(2):372-379.
Maruenda JI, Barrios C, Garibo D, Maruenda B. Adjacent segment degeneration and disease following lumbar fusion: 10 year radiological and clinical follow-up. BMC Musculoskelet Disord. 2016;17:357.



Comments
Post a Comment